臨床・教育・研究が三本柱とした琉球大学大学院医学研究科麻酔科学講座。
2019/5/20 野口先生担当
最終更新日:2019年07月29日
抄読会
Total Intravenous Anesthesia versus Inhalation Anesthesia for Breast Cancer Surgery
A Retrospective Cohort Study
乳癌手術に対する全静脈麻酔と吸入麻酔の比較―後ろ向きコホート研究
Anesthesiology 2019; 130:31–40
【はじめに】
悪性腫瘍術後の遠隔転移に関わる因子には、腫瘍の残存、癌の種類、患者の免疫能、手術による炎症や免疫抑制作用等に加え、麻酔薬の影響もあるとされる。手術、麻酔による細胞性免疫の抑制、血管新生の増加は癌細胞の増殖や転移を促進する。麻酔による免疫抑制の機序としては、抗炎症性サイトカインの減少とNK細胞活性への影響が考えられている。麻酔薬は免疫への影響以外にも、低酸素誘導因子(Hypoxia Inducible Factor-1:HIF-1)やインスリン様成長因子(Insulin-like growth factors:IGFs)といった腫瘍成長因子の働きを増強する。いくつかの研究ではプロポフォールの方が吸入麻酔薬より免疫抑制作用が少なく、術後の生存率が静脈麻酔の方が吸入麻酔より優れているとの報告もあるが、今のところ結論は出ていない。今回われわれは、これらを検討するため乳癌術後の予後に影響を与えるとされる癌の種類や化学療法についての検討を加えた大規模後ろ向きコホート研究を行った。
【方法】
対象は2005年1月~2013年12月の乳癌手術患者。除外項目は両側乳癌、1期的乳房再建術、転移性乳癌、他の悪性腫瘍合併、乳房手術の既往、静脈麻酔と吸入麻酔の併用、良性腫瘍、ASA PS4以上。静脈麻酔群はプロポフォール、レミフェンタニルTCI。吸入麻酔群はエンフルラン、イソフルラン、セボフルラン、デスフルランのいずれか。乳癌のサブタイプをエストロゲン受容体、プロゲステロン受容体、HER2発現、Ki-67発現レベルによってルミナルA、ルミナルB、HER2型、basal型の4つに分類した。標準治療がされているかをNCCN(National Comprehensive Cancer Network)ガイドラインをもとに評価。プライマリーエンドポイントは無再発生存率、セカンダリーエンドポイントは全生存率、再発の定義は局所再発および遠隔転移(画像、病理診断)とした。
【結果】
全7678例中884例が除外(両側、一期的再建、転移性乳癌、他の悪性腫瘍合併etc)。そのうち標準治療施行の有無不明、サブタイプ不明症例を除いた5331例が対象となった。静脈麻酔群(3085例)は全例プロポフォール、吸入麻酔群(2246例)はセボフルラン68.4%、デスフルラン31.2%、エンフルラン0.35%、イソフルラン0.05%であった。両群のプロペンシティーマッチングの結果、各群1766例となった。
図2.無再発生存率(左)と全生存率(右)
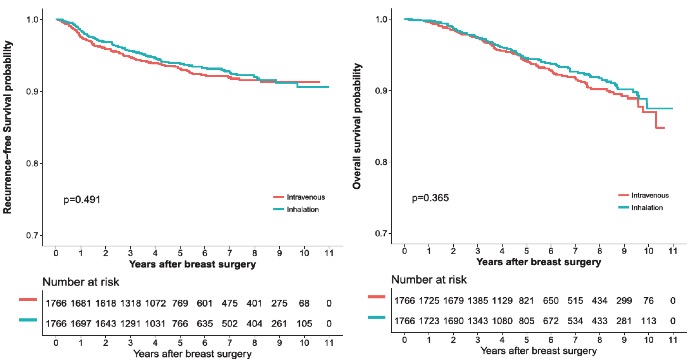


無再発生存率(5年生存率)はIV群93.2%、吸入麻酔群93.8%、全生存率はIV群94.2%、吸入麻酔群94.5%といずれも有意差は認めなかった(図2)
Table 2.無再発生存率に関する多変量解析
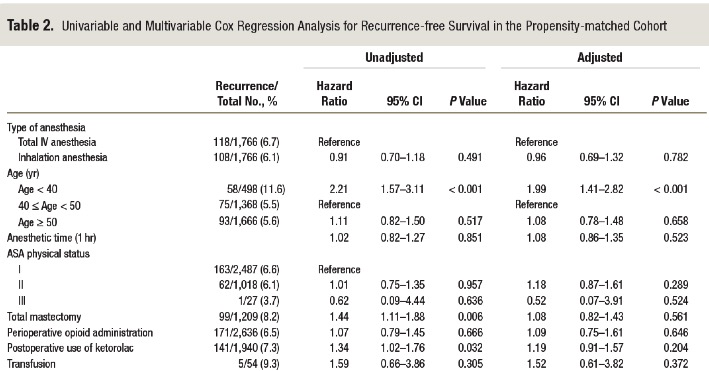
多変量解析の結果、静脈麻酔群に対する吸入麻酔群の無再発生存率のハザード比は0.96(95%CI 0.69-1.32)と両群に有意差は認めなかった。(Table 2)
Table 3.全生存率に関する多変量解析結果
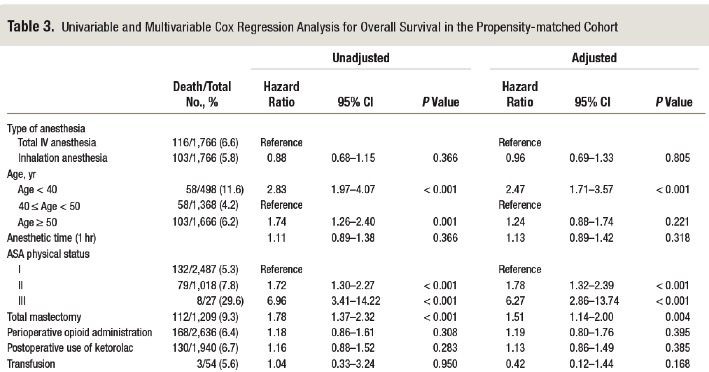
静脈麻酔群に対する吸入麻酔群の全生存率のハザード比は0.96(95%CI 0.69-1.33)と両群に有意差は認めなかった。(Table 3)
【考察】
今回の研究では静脈麻酔と吸入麻酔で乳癌術後の無再発生存率、全生存率に差はなかった。
癌患者の予後に対する麻酔薬の影響を調べた研究は多い。硬膜外麻酔や傍脊椎ブロックが癌患者において炎症反応や免疫抑制反応を抑制(Reg Anesth Pain Med 2017)。術後の硬膜外鎮痛が結腸癌(Anesth Analg 2008)、前立腺癌(Anesthesiology 2008)、直腸癌(Br J Anaesth 2011)、胃癌(Oncotarget 2017)患者の予後を改善。傍脊椎ブロックが乳癌の術後再発予防に有効(Anesthesiology 2006)。一方、硬膜外麻酔の効果に否定的な研究も多い。前立腺癌(Eur J Anaesthesiol 2011)や卵巣癌(Anticancer Res 2012)における再発率に影響なし。前向き無作為化試験において相関なし(BMJ 2011)。メタ解析で相関なし(Anesth Analg 2014、Reg Anesth Pain Med 2017)。
最近は全身麻酔薬の癌への影響を調べた研究もなされている。食道癌における術後の生存率が吸入麻酔より静脈麻酔の方がよい(Sci Rep 2017)。乳癌の再発がセボフルランよりプロポフォールの方が少ない(Korean J Anesthesiol 2016)。麻酔法と再発および生存率に相関なし(Oncotarget 2017)。ただし、いずれもサンプル数が不十分なため、本研究では十分なサンプル数および遺伝子発現に基づいたサブタイプの検証、標準治療の有無を検討項目に加えた。
麻酔薬が癌の予後に影響を与えるメカニズムとして免疫への影響が考えられている。細胞性免疫は手術による組織の損傷やストレスによって促進される癌細胞の転移の防止に重要な役割を果たしている。吸入麻酔は癌細胞の成長を阻害するNK細胞の活性を抑制し、プロポフォールはNK細胞の活性を保つとされる。さらに、いくつかの研究では吸入麻酔はhypoxia-inducible factor-1 やvascular endothelial growth factorといった腫瘍成長因子のアップレギュレーションを引き起こすとされる。これらの研究から局所麻酔も静脈麻酔も癌の予後に良い影響を及ぼすことが示唆されるが、十分なエビデンスはない。各国で進行中の前向き無作為化試験の結果を待つ必要がある。
オピオイドもまた細胞性免疫を抑制し、癌細胞の増殖や血管新生を促進することが示唆されている。われわれの研究では静脈麻酔群は全例レミフェンタニルを使用していたが乳癌術後の予後への影響はみられなかった。最近の大規模な前向きコホート研究でもオピオイドと乳癌再発に相関はみられていない。
今回予後と相関した標準治療の順守に関しては、術後の合併症や術前化学療法、併存症の有無等で治療の制限が生じるためバイアスがかかっている可能性がある。ASA PSと全生存率にも相関がみられたが、これは標準治療に耐えられない患者の状態を反映したのかもしれない。
本研究の解釈にはいくつかの制限事項を考慮する必要がある。遺伝子情報や標準治療施行の不明による多くの除外症例があったこと。研究期間中にtrastuzumabの保険適用取得という変化があったこと。サンプルサイズを事前分析ではなく研究期間に得られた症例数から導き出したため検出力が不足していた可能性。標準治療開始までの時間経過を考慮していないこと。後ろ向き研究のため癌の再発と麻酔法との関係を説明する上で有用な炎症反応を反映する各種マーカー検査の結果がないこと。
【結語】
静脈麻酔と吸入麻酔で乳癌術後の再発と生存率に差を認めなかった。乳癌手術においてはどちらの麻酔法も可能で、その選択は個々の患者に合わせてなされるべきである。
A Retrospective Cohort Study
乳癌手術に対する全静脈麻酔と吸入麻酔の比較―後ろ向きコホート研究
Anesthesiology 2019; 130:31–40
【はじめに】
悪性腫瘍術後の遠隔転移に関わる因子には、腫瘍の残存、癌の種類、患者の免疫能、手術による炎症や免疫抑制作用等に加え、麻酔薬の影響もあるとされる。手術、麻酔による細胞性免疫の抑制、血管新生の増加は癌細胞の増殖や転移を促進する。麻酔による免疫抑制の機序としては、抗炎症性サイトカインの減少とNK細胞活性への影響が考えられている。麻酔薬は免疫への影響以外にも、低酸素誘導因子(Hypoxia Inducible Factor-1:HIF-1)やインスリン様成長因子(Insulin-like growth factors:IGFs)といった腫瘍成長因子の働きを増強する。いくつかの研究ではプロポフォールの方が吸入麻酔薬より免疫抑制作用が少なく、術後の生存率が静脈麻酔の方が吸入麻酔より優れているとの報告もあるが、今のところ結論は出ていない。今回われわれは、これらを検討するため乳癌術後の予後に影響を与えるとされる癌の種類や化学療法についての検討を加えた大規模後ろ向きコホート研究を行った。
【方法】
対象は2005年1月~2013年12月の乳癌手術患者。除外項目は両側乳癌、1期的乳房再建術、転移性乳癌、他の悪性腫瘍合併、乳房手術の既往、静脈麻酔と吸入麻酔の併用、良性腫瘍、ASA PS4以上。静脈麻酔群はプロポフォール、レミフェンタニルTCI。吸入麻酔群はエンフルラン、イソフルラン、セボフルラン、デスフルランのいずれか。乳癌のサブタイプをエストロゲン受容体、プロゲステロン受容体、HER2発現、Ki-67発現レベルによってルミナルA、ルミナルB、HER2型、basal型の4つに分類した。標準治療がされているかをNCCN(National Comprehensive Cancer Network)ガイドラインをもとに評価。プライマリーエンドポイントは無再発生存率、セカンダリーエンドポイントは全生存率、再発の定義は局所再発および遠隔転移(画像、病理診断)とした。
【結果】
全7678例中884例が除外(両側、一期的再建、転移性乳癌、他の悪性腫瘍合併etc)。そのうち標準治療施行の有無不明、サブタイプ不明症例を除いた5331例が対象となった。静脈麻酔群(3085例)は全例プロポフォール、吸入麻酔群(2246例)はセボフルラン68.4%、デスフルラン31.2%、エンフルラン0.35%、イソフルラン0.05%であった。両群のプロペンシティーマッチングの結果、各群1766例となった。
図2.無再発生存率(左)と全生存率(右)

無再発生存率(5年生存率)はIV群93.2%、吸入麻酔群93.8%、全生存率はIV群94.2%、吸入麻酔群94.5%といずれも有意差は認めなかった(図2)
Table 2.無再発生存率に関する多変量解析

多変量解析の結果、静脈麻酔群に対する吸入麻酔群の無再発生存率のハザード比は0.96(95%CI 0.69-1.32)と両群に有意差は認めなかった。(Table 2)
Table 3.全生存率に関する多変量解析結果

静脈麻酔群に対する吸入麻酔群の全生存率のハザード比は0.96(95%CI 0.69-1.33)と両群に有意差は認めなかった。(Table 3)
【考察】
今回の研究では静脈麻酔と吸入麻酔で乳癌術後の無再発生存率、全生存率に差はなかった。
癌患者の予後に対する麻酔薬の影響を調べた研究は多い。硬膜外麻酔や傍脊椎ブロックが癌患者において炎症反応や免疫抑制反応を抑制(Reg Anesth Pain Med 2017)。術後の硬膜外鎮痛が結腸癌(Anesth Analg 2008)、前立腺癌(Anesthesiology 2008)、直腸癌(Br J Anaesth 2011)、胃癌(Oncotarget 2017)患者の予後を改善。傍脊椎ブロックが乳癌の術後再発予防に有効(Anesthesiology 2006)。一方、硬膜外麻酔の効果に否定的な研究も多い。前立腺癌(Eur J Anaesthesiol 2011)や卵巣癌(Anticancer Res 2012)における再発率に影響なし。前向き無作為化試験において相関なし(BMJ 2011)。メタ解析で相関なし(Anesth Analg 2014、Reg Anesth Pain Med 2017)。
最近は全身麻酔薬の癌への影響を調べた研究もなされている。食道癌における術後の生存率が吸入麻酔より静脈麻酔の方がよい(Sci Rep 2017)。乳癌の再発がセボフルランよりプロポフォールの方が少ない(Korean J Anesthesiol 2016)。麻酔法と再発および生存率に相関なし(Oncotarget 2017)。ただし、いずれもサンプル数が不十分なため、本研究では十分なサンプル数および遺伝子発現に基づいたサブタイプの検証、標準治療の有無を検討項目に加えた。
麻酔薬が癌の予後に影響を与えるメカニズムとして免疫への影響が考えられている。細胞性免疫は手術による組織の損傷やストレスによって促進される癌細胞の転移の防止に重要な役割を果たしている。吸入麻酔は癌細胞の成長を阻害するNK細胞の活性を抑制し、プロポフォールはNK細胞の活性を保つとされる。さらに、いくつかの研究では吸入麻酔はhypoxia-inducible factor-1 やvascular endothelial growth factorといった腫瘍成長因子のアップレギュレーションを引き起こすとされる。これらの研究から局所麻酔も静脈麻酔も癌の予後に良い影響を及ぼすことが示唆されるが、十分なエビデンスはない。各国で進行中の前向き無作為化試験の結果を待つ必要がある。
オピオイドもまた細胞性免疫を抑制し、癌細胞の増殖や血管新生を促進することが示唆されている。われわれの研究では静脈麻酔群は全例レミフェンタニルを使用していたが乳癌術後の予後への影響はみられなかった。最近の大規模な前向きコホート研究でもオピオイドと乳癌再発に相関はみられていない。
今回予後と相関した標準治療の順守に関しては、術後の合併症や術前化学療法、併存症の有無等で治療の制限が生じるためバイアスがかかっている可能性がある。ASA PSと全生存率にも相関がみられたが、これは標準治療に耐えられない患者の状態を反映したのかもしれない。
本研究の解釈にはいくつかの制限事項を考慮する必要がある。遺伝子情報や標準治療施行の不明による多くの除外症例があったこと。研究期間中にtrastuzumabの保険適用取得という変化があったこと。サンプルサイズを事前分析ではなく研究期間に得られた症例数から導き出したため検出力が不足していた可能性。標準治療開始までの時間経過を考慮していないこと。後ろ向き研究のため癌の再発と麻酔法との関係を説明する上で有用な炎症反応を反映する各種マーカー検査の結果がないこと。
【結語】
静脈麻酔と吸入麻酔で乳癌術後の再発と生存率に差を認めなかった。乳癌手術においてはどちらの麻酔法も可能で、その選択は個々の患者に合わせてなされるべきである。
